Manchmal ist „gut gemeint“ nicht gut genug.
Mein Chirurg wollte mir helfen. Ehrlich.
Er sah meine Schmerzen, sah die Entzündung – und wollte sie einfach rausoperieren. Radikal. Endgültig. Problem gelöst.
Dachte er.
Doch meine Stomatherapeutin war skeptisch. Sie kennt sich mit Pyoderma gangraenosum aus.
„Bitte hol dir eine zweite Meinung ein. Schreib mal Dr. Erfurt-Berge in Erlangen an.“
Erlangen.
Von mir sind das knapp 350 Kilometer. Eine halbe Weltreise.
Aber was sind schon Kilometer, wenn es um die eigene Gesundheit geht? Also schrieb ich ihr. Erklärte die Situation, schickte Bilder mit. Sagte ihr auch, wo ich wohne, damit sie weiß, wie lang meine Anreise wäre.
Sie antwortete mir noch am selben Tag.
Ihr Urteil?
„Auf gar keinen Fall operieren!“
Nicht in meinem Zustand. Falls ich medikamentös richtig gut eingestellt wäre, könnte man vielleicht irgendwann darüber nachdenken. Aber so? Definitiv nicht.
Doch sie hatte eine andere Idee:
Prof. Dr. Dissemond in Essen würde sich ebenfalls sehr gut mit Pyoderma gangraenosum auskennen und da wäre die Anreise nicht so lang für mich.
Ich recherchierte über ihn. Klar, das Erste, das man macht, oder?
Es war aber sehr interessant, was ich da in Bezug auf Pyoderma so fand:
Er hat zahlreiche wissenschaftliche Beiträge zu diesem Thema veröffentlicht und ist aktiv an der Erforschung neuer Diagnose- und Therapiemöglichkeiten für Pyoderma gangraenosum beteiligt. Seine Arbeiten tragen wesentlich zum besseren Verständnis und zur verbesserten Behandlung dieser komplexen Erkrankung bei. Ein Spezialist. Als ich das sah, stieg Hoffnung in mir auf. Sehr viel davon.
Also nahm ich Kontakt auf. Dieses Mal vergaß ich die Bilder – aber es machte nichts. Seine Antwort kam trotzdem schon ein paar Minuten später.
„Ich bin kommende Woche leider nicht in der Klinik, aber ich würde mir das gerne ansehen. Bitte hinterlassen Sie mir Ihre Telefonnummer, mein Team meldet sich zur Terminvereinbarung.“
Gesagt, getan.
Am nächsten Morgen klingelte mein Telefon:
Termin am Montag, 31.03. um 10:30 Uhr.
Arztberichte, Medikamentenplan, Versichertenkarte mitbringen.
Es ging alles so schnell. Ich war erleichtert.
Aber auch nervös.
Ich hatte große Hoffnungen in diesen Termin gesetzt.
Und mindestens genauso viel Angst davor.
Dann war es soweit.
Montagmorgen. 6:30 Uhr.
Ich saß in der Bahn Richtung Essen. 2,5 Stunden Fahrt. Genug Zeit, um nervös zu werden.
In Hamm noch schnell ein Brötchen und einen Tee bevor es weiterging, um bei Kräften zu bleiben.
In Essen dann umsteigen, ein paar Stationen mit der U-Bahn, dann endlich da.
Die Universitätsklinik Essen ist riesig. Spezialkliniken ohne Ende. Ich war noch nie hier und kam mir winzig vor.
Erstmal eine Toilette suchen. Mein Stomabeutel fühlte sich nicht sicher an.
Das passiert mir in letzter Zeit leider häufiger, als mir lieb ist.
Danach zum Infoschalter. Natürlich lag die Hautklinik ganz am anderen Ende des Geländes. Ich hätte sie niemals alleine gefunden.
Anmeldung. Nummer ziehen. Warten.
In der Wundambulanz war wenig los. Ich kam schneller dran als gedacht.
Ein kleiner Behandlungsraum, ein Stuhl. Die erste, die mich empfing, war eine Pflegekraft. Sie nahm meine Arztbriefe, meinen Medikamentenplan entgegen. Ich hatte zusätzlich eine Liste mitgebracht, welche Medikamente ich damals nahm, als ich 2018 schon einmal Pyoderma hatte.
„Das ist ja vorbildlich!“
Ja, was man nicht alles so lernt, wenn man schon länger als sein halbes Leben chronisch krank ist. Gute Vorbereitung ist alles.
Dann kam die erste Untersuchung.
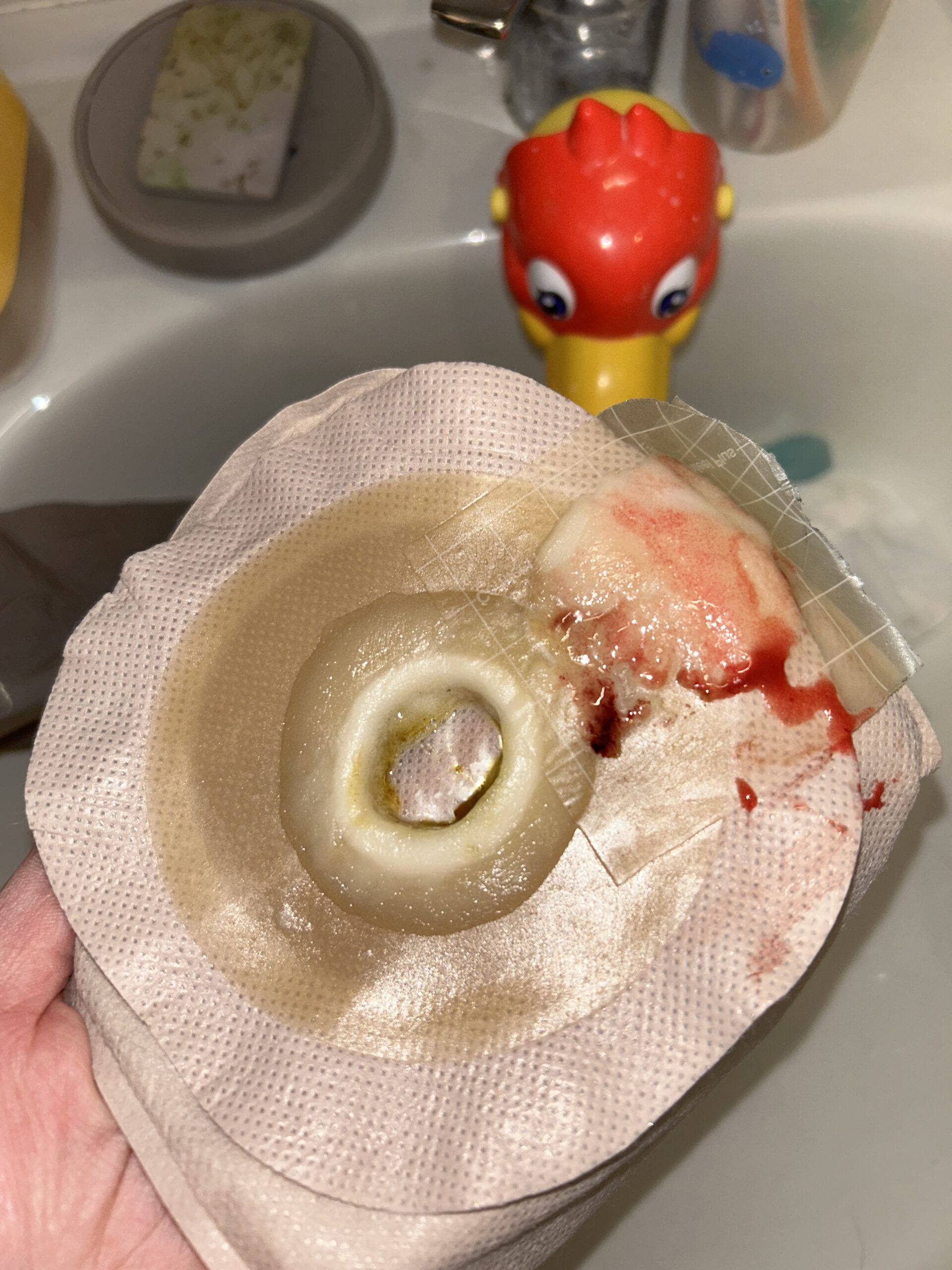
Stomaversorgung abnehmen. Ohne Pflasterentferner geht hier inzwischen gar nichts mehr. Das wäre ein absoluter Horror, aber mein Chirurg hatte mir den Mehrbedarf zum Glück schon bestätigt, damit weder mein Stomaversorger noch meine Krankenkasse sich dagegen stellen. Ihr müsst euch einfach vorstellen, dass diese Pyoderma Wunde nicht einfach eine ganz „normale“ offene Wunde ist. Es sind verschiedene Areale, die offen sind, dazwischen entzündete, aber intakte Haut. Und durch jeden Wechsel der Stomaplatte, wird an der Wunde und der intakten Haut gezerrt und gerissen. Das ist nicht nur fürchterlich schmerzhaft, sondern verschlimmert das Pyoderma jedes Mal. Und ich muss derzeit leider zwei bis vier Mal am Tag die Versorgung wechseln. Ich könnte mir auch wirklich schöneres vorstellen, aber das viele Wundsekret führt immer und immer wieder zum Unterlaufen der Platte.
Die Schwester machte nun einen Abstrich.
Schmerzhaft, aber auszuhalten.
Anschließend kam eine Ärztin. Ich hatte gehofft, dass der Professor selbst sich meine Wunde ansieht – noch war er nicht da.
Aber sie stellte viele Fragen:
• Welche Medikamente nehme ich aktuell?
• Wie lange habe ich das Pyoderma schon?
• Welche Cremes benutze ich?
• Wie oft wechsle ich die Stomaversorgung?
• Wie sehr beeinflusst es meinen Alltag?
• Wie stark sind die Schmerzen?
Ich erzählte ihr von Entyvio, dass ich es vor der geplanten OP im Oktober 2024 pausiert hatte – genauso wie 2018. Und dass damals wie heute Pyoderma auftrat. Aber 2020, als das Stoma während der Schwangerschaft neu gelegt wurde, hatte ich kein Pyoderma – und war damals medikamentenfrei.
Zufall? Oder lag es vielleicht am Entyvio? Vielleicht.
Dann endlich: „Ich werde das jetzt einmal alles besprechen und dann kommt der Professor und schaut es sich an.“
Puh, endlich kam die Bestätigung, dass ich ihn sehe. Den Arzt, in den ich so viel Hoffnung lege. Ich hatte schon Angst hier wieder einmal abgefertigt zu werden und ohne gutes Ergebnis und völlig am Boden zerstört nach Hause fahren zu müssen. Das ist leider schon viel zu oft passiert.
Ein paar Minuten später war er da. Der Arzt, der Spezialist.
Ein freundlicher Mann, ruhige Stimme.
„Ich habe mir die Daten schon angeschaut, aber es gibt keinen einzigen Fallbericht, dass Entyvio bei Pyoderma hilft. In den medizinischen Leitlinien steht dazu auch nichts. Das ist dann immer schwierig.“
Er erklärte mir, dass es einige Medikamente gibt, die sowohl bei Morbus Crohn als auch bei Pyoderma gut wirken.
• Infliximab (Remicade) – das klassische Medikament. Am besten als Infusion, nicht als Spritze.
• Adalimumab (Humira / Hulio) – das kenne ich bereits und habe es damals gut vertragen.
• Ustekinumab (Stelara) – eine weitere Option.
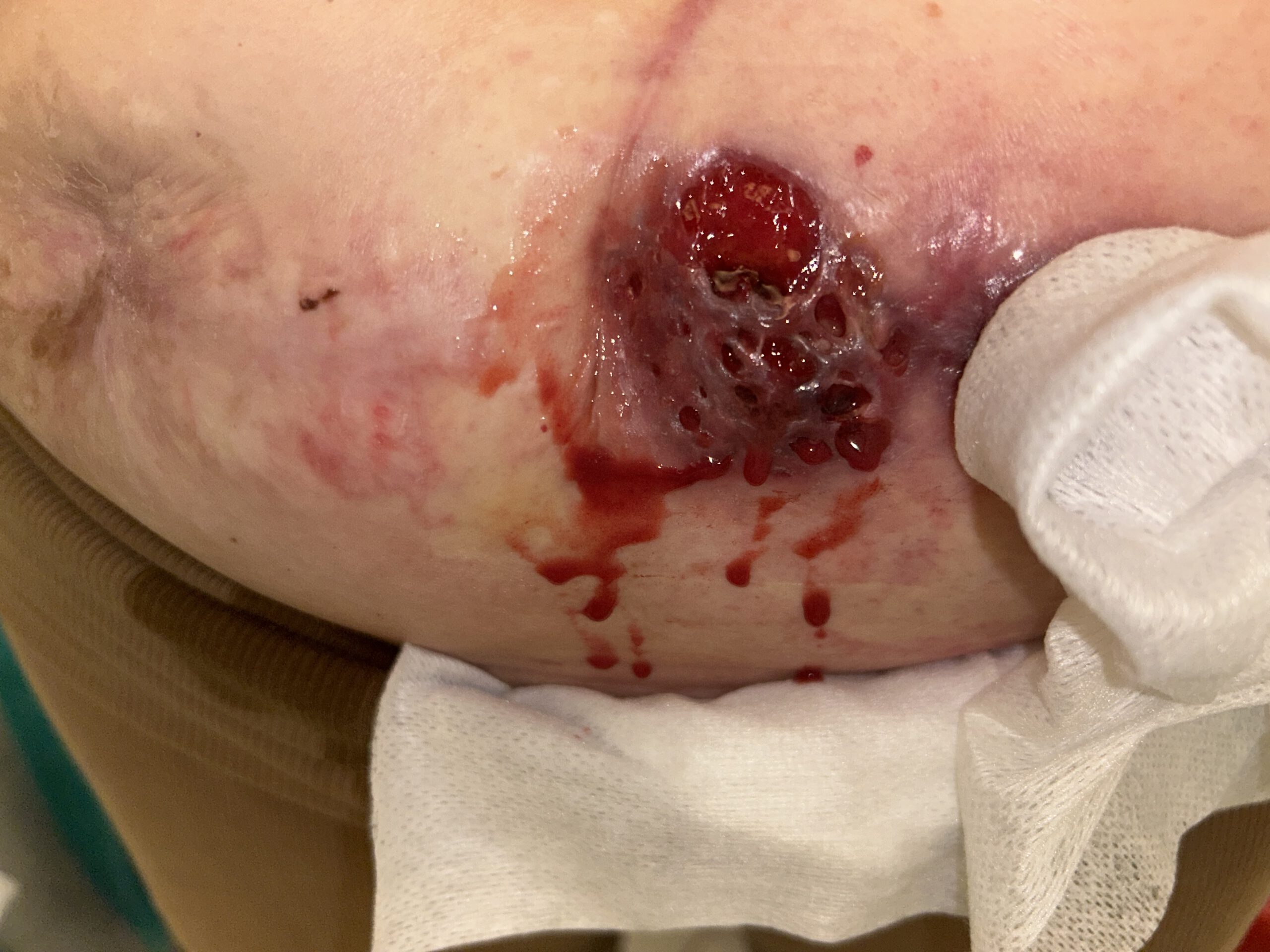
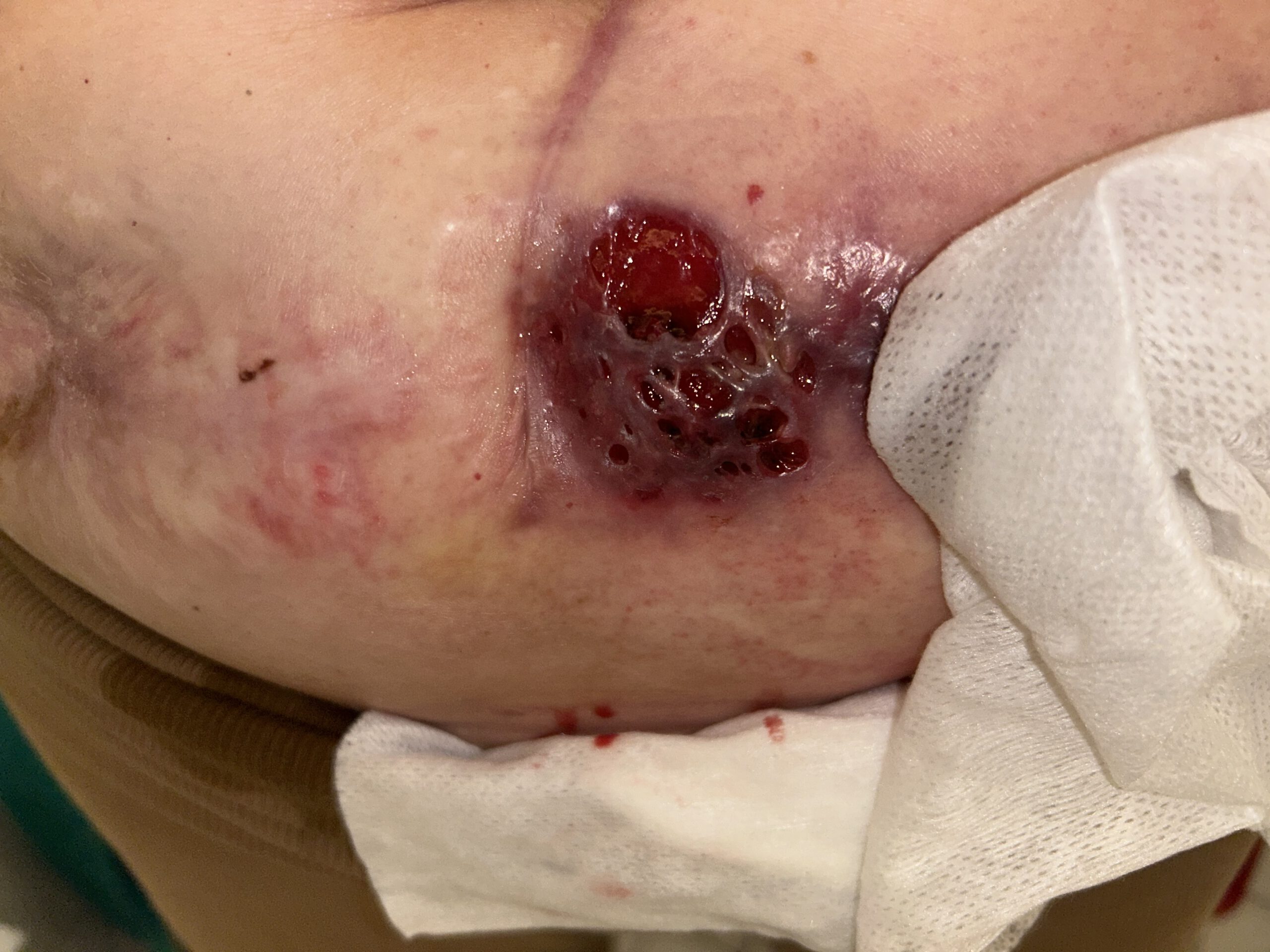
Er schaute sich die Wunde genau an. Kein Zweifel: Pyoderma.
Aber: „Es sieht nicht hochaktiv aus, eher so, als wäre die Handbremse angezogen.“
Vielleicht also doch eine kleine Wirkung durch das Entyvio? Möglich. Aber es bringt mir nichts, wenn es nicht vorangeht.
Dann die entscheidende Frage: Welches Medikament wirkt am besten?
„Schwer zu sagen. Wir haben mit allen dreien gute Erfahrungen gemacht. Am besten belegt ist Infliximab – aber das ist für Sie das unpraktischste, weil Sie für die Infusionen ständig zum Gastroenterologen müssten. Wenn Sie mit Humira gut zurechtkamen, wäre das eine super Option. In Japan ist es sogar offiziell für Pyoderma zugelassen.“
Aber warum nicht gleich das stärkste nehmen?
Weil mein Körper neutralisierende Antikörper bilden könnte und das Medikament dann irgendwann nicht mehr wirkt.
Und da man nicht vorhersehen kann, wie oft ich noch Probleme bekommen werde, ist es das sinnvollste mit dem alten, aber bekannten Medikament zu starten. Es ist auf jeden Fall sinnvoll noch weitere Medikamente für spätere Schübe in petto zu haben.
„Aber keine Sorge, wir bekommen das hin. Selbst wenn die drei Medikamente alle nicht wirken sollten, haben wir noch ganz viele Off-Label-Medikamente in der Pipeline. Aber lassen Sie uns erstmal einen Versuch mit Adalimumab starten.“
Zusätzlich bekomme ich für den Anfang Prednisolon.
Es wirkt schnell – das ist ein Vorteil. Aber die Nebenwirkungen sind nicht ohne, deshalb soll es nur für eine begrenzte Zeit eingesetzt werden.
Sein Plan ist nun:
• Adalimumab (Hulio) als Pen – alle zwei Wochen.
• Prednisolon, aber nur für den Start. Hochdosiert, dann ausschleichen.
• Und noch eine Idee für die Stomaversorgung:
„Cavilon Advanced könnte helfen, dass die Platte länger hält. Es hat keinen Effekt auf das Pyoderma selbst, aber wenn Sie dadurch seltener wechseln müssen, könnte das ein Gewinn sein. Denn durch jedes Entfernen der Stomaplatte reizen Sie das Pyoderma. Es ist gut und wichtig, dass Sie den Plasterentferner verwenden, sonst würden Sie es noch mehr aufreißen. Dennoch ist es für das PG kontraproduktiv. Je öfter Sie wechseln desto schlimmer könnte es werden. Daher die Idee mit dem Cavilon. Aber mehr als einmal pro Woche sollten Sie es nicht verwenden.“
Allerdings bedeutet das: Die lokale Therapie müsste dann ausgesetzt werden.
Cavilon fungiert nur als Kleber, nicht als Behandlung. Aber das wäre in Ordnung, denn die systemische Therapie ist ohnehin der wichtigste Ansatz. Sie ist das, was langfristig wirklich hilft – und worauf wir uns konzentrieren müssen.
Zum Abschluss sagte er mir noch einmal, dass wir gemeinsam einen Weg finden werden, der mir hilft. Ich glaube, dass er gemerkt hat, wie verzweifelt ich in die Wundambulanz kam.
Ich sollte dann noch kurz auf den Arztbrief für meinen Gastro warten, um mit ihm alles weitere besprechen zu können.
Dann war er weg.
Und ich erleichtert.
Wir haben einen Plan.
Ich habe einen Plan.
Und wenn der nicht funktioniert, haben wir noch einen Plan B.
Und einen Plan C.
Vielleicht sogar Plan D, E und F.
Und das ist so viel mehr, als ich noch vor einer Woche hatte.
Weiter
unten
folgen
Bilder
von
der
Pyoderma Wunde!
Falls
ihr
das
nicht
sehen
möchtet,
scrollt
bitte
nicht
weiter
!!!